جداشدگی زجاجیه خلفی چیست و چرا ناگهان مگسپران میبینید؟
جداشدگی زجاجیه خلفی: فرآیندی طبیعی که نیاز به توجه دارد
جداشدگی زجاجیه خلفی (PVD)، که از آن به عنوان جداشدگی بخش پشتی زجاجیه نیز یاد میشود، یک حالت رایج چشم است که عمدتاً با افزایش سن بروز میکند. در این فرآیند، ماده ژلهای شفافی که فضای داخلی چشم را پر کرده (زجاجیه) شروع به جدا شدن از سطح داخلی شبکیه میکند. این جدایی اغلب بدون درد است و مستقیماً به بینایی آسیب نمیرساند، اما میتواند منجر به بروز علائمی مانند مشاهده نقاط شناور (مگسپران) و جرقههای نوری شود. از آنجایی که PVD گاهی اوقات میتواند با پارگی یا جداشدگی شبکیه همراه باشد، که وضعیتهای جدیتری هستند، مراجعه فوری به چشمپزشک برای یک معاینه دقیق و اطمینان از سلامت شبکیه ضروری است.
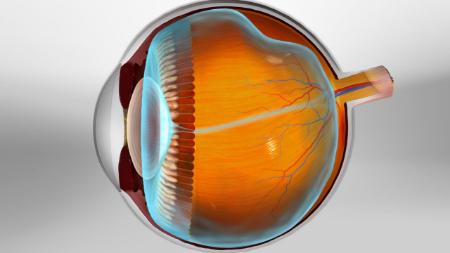
درک جداشدگی زجاجیه خلفی
جداشدگی زجاجیه خلفی یا PVD، فرآیندی است که طی آن ژل زجاجیه، مادهای شفاف و ژلهای که بخش اعظم فضای داخلی چشم را پر میکند، از شبکیه جدا میشود. شبکیه، یک لایه حساس به نور در پشت چشم است که وظیفه تبدیل نور به سیگنالهای الکتریکی را بر عهده دارد تا مغز بتواند آنها را به تصاویر بصری ترجمه کند. با افزایش سن، زجاجیه ممکن است تغییراتی کند و شروع به چروکیدگی یا مایعتر شدن نماید، که در نهایت به جدایی آن از شبکیه منجر میشود.
یکی از شایعترین نشانههای تجربه PVD، افزایش ناگهانی تعداد مگسپران است؛ اینها نقاط متحرک، رشتهها، یا سایههایی هستند که در میدان دید ظاهر میشوند. علاوه بر این، برخی افراد ممکن است جرقههای نوری را تجربه کنند که معمولاً در حاشیه دید و به خصوص در محیطهای کمنور بیشتر محسوس هستند. این علائم نتیجه کشش یا تحریک شبکیه در حین جدا شدن زجاجیه هستند.
مراحل مختلف جداشدگی زجاجیه خلفی
• مرحله 1: در مرحله اول، جدایی جزئی ژل زجاجیه از ماکولا، که ناحیه مرکزی و حیاتی شبکیه برای دید دقیق است، مشاهده میشود. با این حال، در این مرحله، زجاجیه هنوز اتصال محکمی به فووآ، که گودال مرکزی ماکولا و مسئول تیزبینترین دید است، دارد و جدایی کامل صورت نگرفته است.
• مرحله 2: با پیشرفت به مرحله دوم، زجاجیه از فووآ جدا میشود. اما نکته مهم این است که همچنان به فووئولا، ناحیه کوچکتر و مرکزیتر درون فووآ، چسبیده باقی میماند. این جدایی مرحلهای نشاندهنده ادامه فرآیند PVD است.
• مرحله 3: در مرحله سوم، جدایی کامل ژل زجاجیه از کل ناحیه ماکولا اتفاق میافتد. با این حال، در این نقطه، زجاجیه هنوز پیوندی محکم با عصب بینایی دارد، که پیامهای بصری را از شبکیه به مغز منتقل میکند. این مرحله میتواند پیامدهای متفاوتی برای کششهای شبکیه داشته باشد.
• مرحله 4: مرحله چهارم نشاندهنده تکمیل فرآیند PVD است؛ در این مرحله، ژل زجاجیه به طور کامل از هر دو ناحیه ماکولا و عصب بینایی جدا شده است. این به معنای یک جداشدگی کامل و پایدار زجاجیه خلفی (complete PVD) است که در آن فشار یا کشش به شبکیه به حداقل میرسد.
شیوع جداشدگی زجاجیه خلفی
جداشدگی زجاجیه خلفی (PVD) یک پدیده فوقالعاده رایج است که با افزایش سن، شیوع آن به طور قابل توجهی بالا میرود. مطالعات نشان میدهند که تقریباً دو سوم افراد در رده سنی 66 تا 86 سال، این وضعیت چشمی را تجربه میکنند. این آمار بر طبیعی بودن و فراگیر بودن PVD در میان سالمندان تاکید دارد، اگرچه میتواند در سنین پایینتر نیز رخ دهد.

نشانههای جداشدگی زجاجیه خلفی
• مگسپران (Floaters): این علائم به صورت نقاط متحرک، خطوط، اشکال تار عنکبوتمانند، یا حتی یک حلقه مشخص (که به حلقه وایس معروف است) در میدان دید ظاهر میشوند. اینها در واقع سایههایی هستند که توسط ذرات کوچک داخل زجاجیه بر روی شبکیه ایجاد میشوند و با حرکت چشم، جابجا میشوند.
• جرقههای نوری (Flashes): افراد ممکن است در کنارههای میدان دید خود، جرقههای نوری کوتاهمدت یا رعد و برقمانندی را مشاهده کنند. این پدیده به ویژه در محیطهای کمنور یا تاریک بیشتر قابل توجه است و ناشی از کشش یا تحریک شبکیه توسط زجاجیه در حال جدا شدن است.
خوشبختانه، در اکثر موارد، این علائم اولیه نسبتاً خفیف هستند و به مرور زمان مغز انسان با آنها سازگار میشود و یاد میگیرد که این پدیدهها را نادیده بگیرد، به طوری که پس از چند ماه، مزاحمت کمتری ایجاد میکنند. با این حال، هرگونه تغییر ناگهانی یا افزایش شدید در این علائم باید فوراً توسط چشمپزشک بررسی شود.
علل اصلی جداشدگی زجاجیه
اصلیترین عامل ایجاد PVD، فرآیند طبیعی پیری است. با گذر زمان و افزایش سن، ژل زجاجیه که عمدتاً از آب، کلاژن و اسید هیالورونیک تشکیل شده است، دچار تغییراتی میشود. این تغییرات شامل مایعتر شدن تدریجی (به نام سینرزیس)، از دست دادن ساختار ژلمانند، و در نهایت انقباض و جمع شدن آن است. این انقباض باعث کشیده شدن و جدایی زجاجیه از شبکیه میشود.
ریسک فاکتورهای جداشدگی زجاجیه خلفی
• افزایش سن: PVD عمدتاً یک وضعیت مرتبط با کهولت سن است و شیوع آن به طور چشمگیری بعد از 50 سالگی افزایش مییابد، زیرا تغییرات طبیعی در زجاجیه با گذر زمان تشدید میشود.
• نزدیکبینی شدید (میوپی بالا): افرادی که دچار نزدیکبینی شدید هستند، به دلیل ساختار کشیدهتر چشم و تغییرات مرتبط با آن، بیشتر در معرض خطر ابتلا به PVD در سنین پایینتر قرار دارند.
• دیابت: بیماری دیابت، به خصوص در صورت عدم کنترل صحیح، میتواند بر سلامت چشم و ساختارهای داخلی آن تأثیر بگذارد و خطر بروز PVD را افزایش دهد.
• ضربه یا تروما به چشم: آسیبهای فیزیکی مستقیم به چشم میتوانند منجر به جدایی ناگهانی زجاجیه شوند، حتی در افرادی که جوانتر هستند.
• جراحیهای قبلی چشم: برخی از عملهای جراحی چشم، مانند جراحی آب مروارید، ممکن است خطر PVD را در آینده افزایش دهند.
نکته قابل توجه این است که اگر فردی در یکی از چشمان خود PVD را تجربه کند، احتمال اینکه در آینده PVD در چشم دیگر نیز رخ دهد، به طور معنیداری بیشتر است. این موضوع نشاندهنده یک فرآیند سیستماتیک پیری در هر دو چشم است.
تأثیر PVD بر بینایی و عوارض احتمالی
خوشبختانه، جداشدگی زجاجیه خلفی (PVD) به خودی خود معمولاً منجر به کاهش دائمی یا جدی بینایی نمیشود. با این حال، در درصد کمی از موارد (کمتر از 15%)، فرآیند جدایی زجاجیه میتواند با عوارض جدیتری همراه باشد که نیاز به درمان فوری دارند و در صورت عدم رسیدگی، ممکن است بینایی را تهدید کنند:
• پارگی شبکیه: در حین جدا شدن زجاجیه، ممکن است بخشهایی از شبکیه کشیده شده و منجر به ایجاد پارگی شوند. این یک وضعیت اورژانسی است که در صورت عدم درمان، میتواند به جداشدگی شبکیه بینجامد.
• جداشدگی شبکیه: این وضعیت زمانی رخ میدهد که مایع از طریق پارگیهای شبکیه به زیر آن نفوذ کرده و شبکیه را از لایه زیرین آن جدا میکند. جداشدگی شبکیه یک فوریت پزشکی است و میتواند به از دست دادن دائمی بینایی منجر شود.
• سوراخ ماکولا: در برخی موارد، کشش زجاجیه میتواند منجر به ایجاد یک سوراخ کوچک در ماکولا، مرکز بینایی شبکیه، شود که بر دید مرکزی تأثیر میگذارد.
• چینوچروک ماکولا (Macular Pucker) یا غشای اپیرتینال: این وضعیت شامل تشکیل یک لایه نازک از بافت اسکار بر روی سطح ماکولا است که میتواند منجر به کج دیده شدن خطوط یا تاری دید شود.
نحوه تشخیص جداشدگی زجاجیه خلفی
در صورت مشاهده هرگونه علامت جدید یا تغییر ناگهانی در بینایی خود، از جمله افزایش مگسپران یا ظهور جرقههای نوری، بسیار مهم است که بلافاصله برای ارزیابی به یک چشمپزشک یا اپتومتریست مراجعه کنید. این اقدام به موقع میتواند از بروز عوارض جدی جلوگیری کند.
تشخیص PVD معمولاً از طریق یک معاینه جامع چشم انجام میشود که شامل گشاد کردن مردمک چشم با قطرههای مخصوص است. این کار به چشمپزشک اجازه میدهد تا شبکیه را به طور کامل بررسی کند و از وجود هرگونه پارگی یا جداشدگی شبکیه اطمینان حاصل کند. در شرایط خاص و برای بررسی دقیقتر ساختارهای داخلی چشم، ممکن است سونوگرافی چشم نیز تجویز شود.
رویکردهای درمانی برای جداشدگی زجاجیه خلفی
خوشبختانه، در اغلب موارد جداشدگی زجاجیه خلفی (PVD) که بدون عارضه باشد، نیازی به درمان فعال یا مداخله جراحی نیست. با این حال، رعایت توصیههای پزشک و پیگیری منظم برای اطمینان از عدم بروز مشکلات ثانویه بسیار حیاتی است. اقدامات زیر توصیه میشود:
• معاینه فوری چشم: به محض مشاهده علائم جدید مانند مگسپران یا جرقههای نوری، باید فورا توسط چشمپزشک معاینه شوید تا وضعیت شبکیه به دقت ارزیابی گردد و از عدم وجود پارگی یا جداشدگی اطمینان حاصل شود.
• معاینه پیگیری: یک معاینه تکمیلی 4 تا 6 هفته پس از تشخیص اولیه توصیه میشود. این معاینه برای اطمینان از عدم بروز هرگونه پارگی جدید شبکیه یا سایر عوارض احتمالی است که ممکن است با تأخیر ظاهر شوند.
• جراحی ویترکتومی برای مگسپران: عمل جراحی برای برداشتن زجاجیه (ویترکتومی) به منظور رفع مگسپران بسیار نادر است و تنها در موارد شدید و ناتوانکنندهای انجام میشود که کیفیت زندگی بیمار را به شدت تحت تأثیر قرار داده باشد، زیرا این جراحی خود دارای ریسکهایی است.
پیشآگهی و چشمانداز آینده PVD
• ادامه فعالیتهای روزمره: پس از تأیید چشمپزشک مبنی بر عدم وجود عوارض جدی، اکثر افراد میتوانند بدون هیچ محدودیتی فعالیتهای عادی و روزمره خود را از سر بگیرند و به زندگی معمول خود ادامه دهند.
• کاهش آزاردهندگی علائم: با گذشت زمان، معمولاً ظرف چند ماه، مغز به حضور مگسپران و جرقههای نوری عادت میکند و آنها را نادیده میگیرد، بنابراین این علائم به تدریج کمتر آزاردهنده میشوند و کمتر در دید فرد اختلال ایجاد میکنند.
• احتمال PVD در چشم دیگر: اغلب مشاهده میشود که در طول 1 تا 2 سال آینده، چشم دیگر نیز دچار جداشدگی زجاجیه خلفی میشود. در صورت بروز PVD در چشم دوم، ضروری است که فرد مجدداً برای یک معاینه کامل به چشمپزشک مراجعه کند.
آیا میتوان از جداشدگی زجاجیه خلفی پیشگیری کرد؟
از آنجایی که جداشدگی زجاجیه خلفی (PVD) یک بخش طبیعی از روند پیری چشم محسوب میشود، متأسفانه هیچ راهکار قطعی برای پیشگیری از بروز آن وجود ندارد. مهمترین اقدام کنترلی و محافظتی که افراد میتوانند انجام دهند، آگاهی و هوشیاری در برابر تغییرات بینایی است. هرگونه تغییر جدید و ناگهانی در بینایی، به ویژه ظهور ناگهانی مگسپران یا جرقههای نوری، باید به فوریت جدی گرفته شده و مستلزم مراجعه سریع به چشمپزشک برای ارزیابی و تشخیص دقیق باشد.
راهکارهایی برای کاهش مزاحمت مگسپران در زندگی روزمره
چشمها را بهآرامی در جهتهای دایرهای حرکت دهید تا مگسپران از مرکز دید خارج شود.
تنظیم روشنایی صفحه نمایش: کاهش روشنایی و کنتراست صفحهنمایش دستگاههای دیجیتال مانند گوشی هوشمند، تبلت، کامپیوتر و تلویزیون میتواند به کاهش وضوح مگسپران و کمتر شدن آزاردهندگی آنها کمک کند.
استفاده صحیح از عینک یا لنز: استفاده منظم و صحیح از عینک یا لنزهای تماسی که توسط چشمپزشک تجویز شدهاند، نه تنها به اصلاح بینایی کمک میکند، بلکه میتواند تأثیر مگسپران را نیز در برخی موارد کاهش دهد.
محافظت در برابر نور شدید: هنگام قرار گرفتن در محیطهای بسیار روشن یا آفتابی، استفاده از عینک آفتابی با کیفیت مناسب میتواند شدت نور ورودی به چشم را کاهش داده و باعث کمتر دیده شدن مگسپران شود.
پرسشهای متداول درباره جداشدگی زجاجیه خلفی
1. آیا ظهور مگسپران جدید همیشه به معنای پارگی شبکیه است؟ خیر، در اکثر موارد (حدود 85 تا 90 درصد)، مگسپرانهای جدید صرفاً نشانهای از PVD ساده و بدون عارضه هستند. با این حال، از آنجایی که تشخیص قطعی بین PVD بیخطر و پارگی شبکیه بدون معاینه تخصصی امکانپذیر نیست، ضروری است که حتماً توسط چشمپزشک معاینه شوید تا از سلامت کامل شبکیه اطمینان حاصل شود.
2. چقدر باید منتظر بمانم تا برای معاینه به پزشک مراجعه کنم؟ زمان مراجعه به چشمپزشک بستگی به ماهیت و شدت علائم شما دارد. اگر مگسپران ناگهانی همراه با جرقههای نوری و یا مشاهده یک پرده سیاه در میدان دید خود دارید، مراجعه همان روز یا حداکثر ظرف 24 تا 48 ساعت ضروری است. اگر فقط چند مگسپران جدید بدون جرقههای نوری یا پرده سیاه مشاهده میکنید، میتوانید تا حداکثر 1 تا 2 هفته برای مراجعه زمان بگذارید، اما بهتر است هر چه زودتر اقدام کنید.
3. در صورتی که قبلاً PVD تشخیص داده شده و مجدداً تعداد مگسپرانها افزایش یافته، آیا باز هم نیاز به مراجعه به پزشک است؟ بله، قطعاً. حتی اگر یک چشم قبلاً تجربه PVD کامل را داشته باشد، افزایش ناگهانی و چشمگیر مگسپرانها میتواند نشانهای از یک پارگی جدید در شبکیه یا حتی خونریزی داخل چشمی باشد. بنابراین، هرگونه تغییر جدید و نگرانکننده در علائم، مستلزم ارزیابی مجدد توسط چشمپزشک است.
4. آیا جداشدگی زجاجیه خلفی (PVD) بهبود مییابد یا یک وضعیت دائمی است؟ خود فرآیند جداشدگی زجاجیه خلفی برگشتناپذیر است؛ به این معنی که زجاجیه یک بار جدا شده، دیگر به شبکیه نمیچسبد. با این حال، در طی 3 تا 6 ماه پس از بروز PVD، مغز معمولاً با حضور مگسپرانها سازگار میشود و یاد میگیرد که آنها را نادیده بگیرد، در نتیجه مزاحمت کمتری برای فرد ایجاد میکنند.
5. آیا پس از PVD میتوانم فعالیتهای سنگین مانند ورزش، کوهنوردی یا پرواز انجام دهم؟ بله، پس از اینکه چشمپزشک شما با معاینه دقیق تأیید کرد که هیچگونه پارگی یا جداشدگی شبکیه وجود ندارد و وضعیت چشم شما پایدار است، هیچ محدودیتی برای انجام فعالیتهای عادی، از جمله ورزشهای سنگین، کوهنوردی یا سفر هوایی وجود ندارد. در این مورد، مشورت با پزشک قبل از از سرگیری فعالیتهای شدید ضروری است.
6. آیا قطره چشمی یا داروی خاصی برای کاهش مگسپران ناشی از PVD موجود است؟ خیر، متأسفانه هیچ قطره چشمی یا داروی خوراکی اثبات شدهای وجود ندارد که بتواند به طور مؤثر تعداد یا آزاردهندگی مگسپرانهای ناشی از جداشدگی زجاجیه خلفی را کاهش دهد. مدیریت این علائم عمدتاً از طریق سازگاری مغز با آنها و در موارد بسیار شدید، از طریق جراحی صورت میگیرد.
7. آیا میتوان برای حذف کامل مگسپرانها، تحت عمل ویترکتومی (برداشتن زجاجیه) قرار گرفت؟ عمل ویترکتومی برای برداشتن زجاجیه و حذف مگسپرانها، تنها در موارد بسیار شدید و ناتوانکنندهای توصیه میشود که کیفیت زندگی فرد را به طور جدی مختل کرده باشد. این جراحی باید پس از مشورت با حداقل دو یا سه متخصص شبکیه و با در نظر گرفتن دقیق خطرات احتمالی آن، از جمله خطر عفونت، پیشرفت سریع آب مروارید و حتی جداشدگی شبکیه، انجام شود.
جمعبندی و توصیههای نهایی
در نهایت، مهم است که به یاد داشته باشیم جداشدگی زجاجیه خلفی (PVD) یک بخش طبیعی از روند پیری چشم است و معمولاً به خودی خود خطرناک، دردناک نیست و مستقیماً بینایی را تهدید نمیکند. با این حال، بروز علائمی مانند مگسپران جدید یا جرقههای نوری میتواند نشاندهنده یک وضعیت اورژانسی جدیتر مانند پارگی یا جداشدگی شبکیه باشد که نیاز به مداخله فوری پزشکی دارد. بنابراین، همیشه باید هوشیار بود.
از این رو، هرگاه علائم جدیدی در بینایی خود مشاهده کردید، حتی اگر قبلاً تشخیص PVD برای شما مطرح شده بود، حیاتی است که در اولین فرصت ممکن به یک متخصص شبکیه مراجعه کنید. تشخیص و درمان به موقع میتواند از بروز عوارض جدیتر جلوگیری کرده و سلامت بینایی شما را حفظ کند. این هوشیاری میتواند تفاوت بین حفظ بینایی و از دست دادن آن باشد.
گردآوری: بخش سلامت موزستان


