زندگی با بتا تالاسمی: راههایی برای تشخیص و درمان
نکاتی کلیدی درباره بتا تالاسمی برای تفهیم بهتر
بتا تالاسمی یک اختلال خونی ارثی است که بر تولید هموگلوبین، پروتئین موجود در گلبولهای قرمز خون که اکسیژن را در سراسر بدن حمل میکند، تأثیر میگذارد. این اختلال در اثر جهش در ژن HBB ایجاد می شود که دستورالعمل ساخت زیرواحد بتا گلوبین هموگلوبین را ارائه می دهد. در نتیجه، افراد مبتلا به تالاسمی بتا گلوبین کمتری تولید میکنند یا اصلاً بتاگلوبین تولید نمیکنند که منجر به کمبود هموگلوبین عملکردی و گلبولهای قرمز بیاثر میشود.
تالاسمی بتا بیشتر در بین مردم مدیترانه، خاورمیانه و آسیای جنوبی دیده می شود، اما می تواند در هر گروه قومی رخ دهد. تخمین زده می شود که حدود 1.5 درصد از جمعیت جهان دارای یک ویژگی بتا تالاسمی هستند و تقریباً 60000 تا 80000 کودک هر ساله با این اختلال متولد می شوند.
تالاسمی بتا را می توان از طریق آزمایش ژنتیکی تشخیص داد که می تواند جهش در ژن HBB را تشخیص دهد. آزمایشات قبل از تولد همچنین می تواند برای تعیین اینکه آیا جنین به این اختلال مبتلا است یا خیر، انجام می شود و به والدین این امکان را می دهد که آگاهانه درباره بارداری خود تصمیم بگیرند.
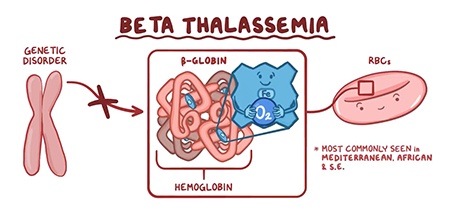
انواع بتا تالاسمی
انواع مختلفی از تالاسمی بتا وجود دارد که بسته به تعداد و شدت جهش در ژن HBB، از خفیف تا شدید متغیر است. دو نوع اصلی بتا تالاسمی ماژور و بتا تالاسمی اینترمدیا هستند.
• بتا تالاسمی ماژور شدیدترین شکل این اختلال است و افراد مبتلا به این نوع بتا گلوبین کمی تولید می کنند یا اصلاً بتاگلوبین تولید نمی کنند. بدون درمان، بتا تالاسمی ماژور می تواند منجر به عوارض تهدید کننده زندگی، مانند کم خونی شدید ، بدشکلی استخوان ، بزرگ شدن طحال و نارسایی قلبی شود.
• بتا تالاسمی اینترمدیا شکل خفیفتری از این اختلال است و افراد مبتلا به این نوع مقداری بتاگلوبین تولید میکنند، اما برای حفظ عملکرد طبیعی گلبولهای قرمز خون کافی نیست. علائم ممکن است شامل کم خونی خفیف تا متوسط، خستگی، یرقان و درد استخوان باشد.
علائم بتا تالاسمی
علائم تالاسمی بتا بسته به شدت اختلال می تواند متفاوت باشد. افراد مبتلا به بتا تالاسمی ماژور ، که شدیدترین شکل این اختلال است، ممکن است علائم بارزتری را نسبت به افراد مبتلا به بتا تالاسمی اینترمدیا ، که نوع خفیفتر این اختلال است، تجربه کنند. برخی از علائم رایج تالاسمی بتا :
• کم خونی: تالاسمی بتا می تواند باعث کم خونی شود ، وضعیتی که با کمبود گلبول های قرمز یا هموگلوبین در خون مشخص می شود. کم خونی می تواند باعث خستگی، ضعف و تنگی نفس شود.
• رنگ پریدگی پوست: کم خونی می تواند باعث رنگ پریدگی یا زردی پوست شود.
• زردی : تالاسمی بتا می تواند باعث تجزیه گلبول های قرمز شود که می تواند منجر به تجمع بیلی روبین در خون شود و باعث زردی پوست و چشم شود.
• بزرگ شدن طحال : تالاسمی بتا می تواند باعث بزرگ شدن طحال شود که می تواند منجر به درد شکم و احساس پری شود.
• بدشکلی استخوان: تالاسمی بتا می تواند باعث بدشکلی استخوان، به ویژه در صورت و جمجمه شود. این بدشکلی ها می تواند منجر به مشکلات دندانی و مشکلات بینایی و شنوایی شود.
• تأخیر در رشد : تالاسمی بتا میتواند باعث کندی رشد شود که میتواند منجر به کوتاهی قد و تاخیر در بلوغ شود.
• مشکلات قلبی: تالاسمی بتا می تواند باعث مشکلات قلبی مانند نارسایی قلبی و آریتمی شود که می تواند تهدید کننده زندگی باشد.
• آسیب کبدی: تالاسمی بتا می تواند باعث تجمع آهن در کبد شود که می تواند منجر به آسیب کبدی و سیروز شود.
• عفونت ها: افراد مبتلا به تالاسمی بتا ممکن است در معرض افزایش خطر عفونت باشند، به خصوص اگر مکرر تزریق خون دریافت کنند.
توجه به این نکته مهم است که همه افراد مبتلا به تالاسمی بتا همه این علائم را تجربه نمی کنند و شدت علائم بسته به فرد ممکن است متفاوت باشد. اگر در مورد تالاسمی بتا نگرانی دارید یا هر یک از این علائم را تجربه می کنید، مهم است که با یک پزشک صحبت کنید.
بتا تالاسمی چگونه تشخیص داده می شود؟
تالاسمی بتا معمولاً از طریق ترکیبی از معاینات فیزیکی، سابقه پزشکی ، آزمایش خون و آزمایش ژنتیک تشخیص داده می شود. در اینجا مروری کوتاه بر نحوه تشخیص بتا تالاسمی است:
• معاینه فیزیکی : یک پزشک ممکن است یک معاینه فیزیکی برای بررسی علائم کم خونی مانند پوست رنگ پریده، یرقان و بزرگ شدن طحال انجام دهد.
• سابقه پزشکی: یک پزشک ممکن است در مورد سابقه پزشکی شما و علائمی که تجربه کرده اید سؤال کند.
• آزمایش خون: آزمایش خون می تواند با اندازه گیری سطح هموگلوبین و گلبول های قرمز خون به تشخیص بتا تالاسمی کمک کند. افراد مبتلا به تالاسمی بتا ممکن است سطح هموگلوبین پایین و گلبول های قرمز خون کمتری نسبت به حالت عادی داشته باشند. آزمایش خون همچنین می تواند به شناسایی هموگلوبین غیرطبیعی کمک کند که می تواند نشانه ای از تالاسمی بتا باشد.
• آزمایش ژنتیکی: آزمایش ژنتیکی می تواند با شناسایی جهش در ژن HBB، تشخیص بتا تالاسمی را تایید کند. این نوع آزمایش همچنین می تواند مشخص کند که آیا فرد ناقل یک صفت بتا تالاسمی است یا خیر.
• آزمایشات قبل از تولد : آزمایشات قبل از تولد را می توان در دوران بارداری برای تعیین اینکه آیا جنین به تالاسمی بتا مبتلا است یا خیر انجام داد. این کار را می توان از طریق نمونه برداری از پرزهای کوریونی (CVS) یا آمنیوسنتز انجام داد که شامل نمونه برداری از سلول ها از جفت یا مایع آمنیوتیک و آزمایش آنها برای وجود جهش های بتا تالاسمی است.
توجه به این نکته ضروری است که تشخیص زودهنگام و مشاوره ژنتیک می تواند به خانواده ها کمک کند تا در مورد سلامتی و بارداری آینده خود تصمیم گیری کنند. اگر در مورد تالاسمی بتا نگرانی دارید یا علائمی را تجربه می کنید، مهم است که با یک پزشک متخصص صحبت کنید.
گزینه های درمانی برای بتا تالاسمی چیست؟
گزینه های درمانی برای تالاسمی بتا به شدت اختلال بستگی دارد و می تواند از تزریق خون منظم تا پیوند مغز استخوان متغیر باشد. در اینجا چند گزینه درمانی رایج برای بتا تالاسمی آورده شده است :
• انتقال خون: تزریق خون منظم می تواند با جایگزینی هموگلوبین از دست رفته و بهبود ظرفیت حمل اکسیژن خون، به مدیریت علائم تالاسمی بتا کمک کند. با این حال، تزریق مکرر می تواند منجر به اضافه بار آهن در بدن شود که می تواند به مرور زمان باعث آسیب اندام شود.
• درمان کیلاسیون آهن : برای جلوگیری از اضافه بار آهن، افراد مبتلا به تالاسمی بتا اغلب تحت درمان کیلاسیون آهن قرار می گیرند که شامل مصرف داروهایی است که به آهن اضافی در بدن متصل می شود و به دفع آن از طریق ادرار یا مدفوع کمک می کند.
• مکمل های اسید فولیک: مکمل های اسید فولیک می توانند به تولید گلبول های قرمز جدید کمک کنند و از کم خونی جلوگیری کنند.
• پیوند مغز استخوان : پیوند مغز استخوان میتواند یک درمان درمانی برای تالاسمی بتا باشد، اما فقط برای افراد مبتلا به اشکال شدید این اختلال که اهداکننده مناسبی دارند، توصیه میشود. این روش شامل جایگزینی مغز استخوان معیوب با مغز استخوان اهداکننده سالم است که می تواند تولید هموگلوبین طبیعی را بازگرداند.
• ژن درمانی : ژن درمانی یک درمان تجربی برای بتا تالاسمی است که شامل اصلاح سلول های خود بیمار برای تولید هموگلوبین بیشتر است. این درمان هنوز در مراحل اولیه توسعه است و به طور گسترده در دسترس نیست.
• هیدروکسی اوره : هیدروکسی اوره دارویی است که می تواند تولید هموگلوبین جنینی را تحریک کند، که می تواند تا حدی کمبود بتا گلوبین را در افراد مبتلا به بتا تالاسمی اینترمدیا جبران کند.
توجه به این نکته مهم است که درمان بتا تالاسمی اغلب مادام العمر است و نیاز به نظارت دقیق توسط یک پزشک دارد. اگر تالاسمی بتا دارید یا ناقل این صفت هستید، مهم است که با پزشک خود برای ایجاد یک برنامه درمانی که نیازهای فردی شما را برآورده می کند، همکاری کنید.
سوالات متداول
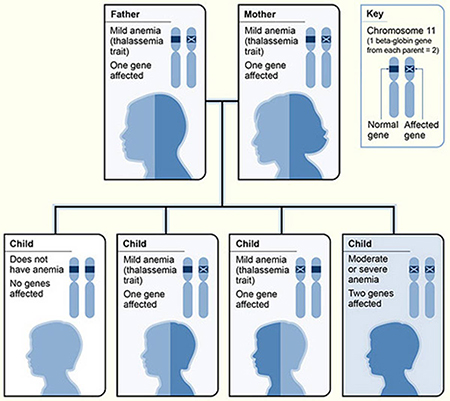
شانس ارث بردن بتا تالاسمی در کودک از یکی از والدین ناقل چقدر است؟
اگر یکی از والدین ناقل صفت بتا تالاسمی باشد و دیگری ناقل این صفت نباشد، خطر ابتلای کودک به بتا تالاسمی ماژور وجود ندارد. با این حال، 50 درصد احتمال دارد که کودک یک نسخه از ژن HBB جهش یافته را به ارث برده و مانند والدین ناقل شود.
اگر هر دو والدین ناقل صفت بتا تالاسمی باشند، هر کودک 25 درصد شانس دارد که دو نسخه از ژن HBB جهش یافته را به ارث ببرد و به بتا تالاسمی ماژور مبتلا شود ، 50 درصد احتمال دارد یک نسخه از ژن جهش یافته را به ارث ببرد و ناقل شود.
توجه به این نکته مهم است که آزمایش ناقل، مشاوره ژنتیک و آزمایشات قبل از تولد برای کمک به زوجین در درک خطر داشتن فرزند مبتلا به تالاسمی بتا و تصمیم گیری آگاهانه در مورد برنامه ریزی خانواده در دسترس است.
آیا بتا تالاسمی مسری است؟
خیر، بتا تالاسمی مسری نیست. این یک اختلال ارثی است که از طریق جهش ژنی از والدین به فرزندانشان منتقل می شود. فرد نمی تواند به تالاسمی بتا از شخص مبتلا به این اختلال یا از طریق قرار گرفتن در معرض عوامل محیطی مبتلا شود. توجه به این نکته ضروری است که بتا تالاسمی یک اختلال ژنتیکی است و ناشی از بیماری های مسری یا عفونت نیست.
آیا می توان از تالاسمی بتا پیشگیری کرد؟
تالاسمی بتا یک اختلال ارثی است ، بنابراین قابل پیشگیری نیست. با این حال، آزمایش ناقل و مشاوره ژنتیکی میتواند به افراد و خانوادهها کمک کند تا خطر داشتن فرزند مبتلا به تالاسمی بتا را درک کنند.
تفاوت بین بتا تالاسمی ماژور و بتا تالاسمی اینترمدیا چیست؟
بتا تالاسمی ماژور شدیدترین شکل این اختلال است و برای کنترل علائم نیاز به تزریق خون منظم دارد. بتا تالاسمی اینترمدیا شکل خفیفتری از این اختلال است که ممکن است نیازی به تزریق خون منظم نداشته باشد.
نتیجه
در نتیجه، بتا تالاسمی یک اختلال خونی ژنتیکی است که بر تولید هموگلوبین تأثیر می گذارد و در صورت عدم درمان می تواند منجر به عوارض شدید شود. اگرچه هیچ درمانی برای این اختلال وجود ندارد، درمان هایی مانند تزریق خون و درمان کیلیت آهن می تواند به مدیریت علائم و بهبود کیفیت زندگی کمک کند. تشخیص زودهنگام و مشاوره ژنتیک نیز می تواند به خانواده ها کمک کند تا در مورد سلامتی و بارداری آینده خود تصمیم بگیرند.
گردآوری:بخش سلامت موزستان